Introducción

La información de mortalidad permite construir indicadores que se utilizan para monitorear el estado de salud de la población (1). Esos indicadores son utilizados con el fin de evaluar, planear y tomar decisiones en los sectores de salud y de administración pública (2).
El último día de 2019, en Wuhan (China), se informó sobre un brote de neumonía de etiología desconocida. Una semana después se aisló el microorganismo responsable de la enfermedad, el SARS-CoV-2 (3) (popularmente conocido como “coronavirus”) y el 11 de enero de 2020 se informaba sobre la primera muerte de la que fue responsable. El virus comenzó su propagación a otros países y el 30 de enero, la Organización Mundial de la Salud (OMS) declaró la emergencia de salud pública de importancia internacional y ante su amplio esparcimiento, el 11 de marzo fue declarada la pandemia que en la actualidad continuamos viviendo (4).
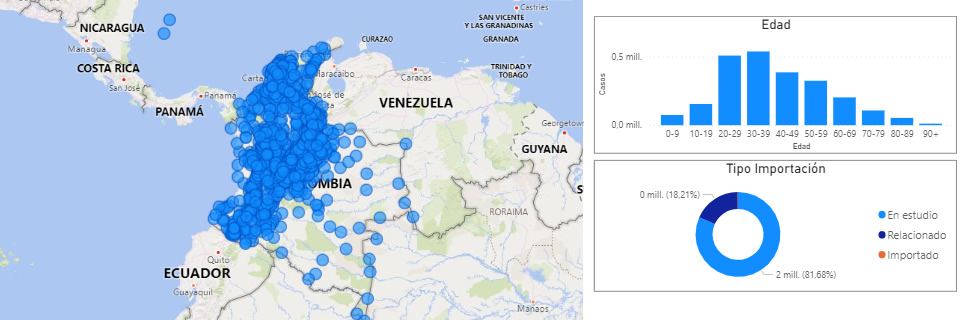
A nivel mundial, en la primera semana de marzo de 2021, el “coronavirus” había infectado a 117,5 millones de personas y era responsable de 2,6 millones de fallecimientos (5). Hasta entonces, el mayor número de muertes se registraba en las Américas (1,2 millones) (6), donde el listado era encabezado por los Estados Unidos, seguido por Brasil, México, Colombia y Argentina (5).
En la medición de la mortalidad se utilizan indicadores como la tasa de mortalidad y la razón de letalidad. En la tasa de mortalidad, el denominador considera toda la población en riesgo de fallecer por la enfermedad, incluidos los que tienen la enfermedad y los que no la tienen; mientras que en la razón de letalidad, el denominador considera únicamente a los que tienen la enfermedad. En el caso de las enfermedades agudas, en las que la duración de la enfermedad es corta, la letalidad es considerada como indicador de mortalidad (7) y en una situación epidémica, se constituye en una medida para evaluar la severidad (8). La razón de letalidad se hace necesaria para la planificación y para proporcionar la mejor información a las personas en riesgo.
Durante la pandemia ha sido irresistible estimar la razón de letalidad dividiendo el número de muertes conocidas por el número de casos confirmados (conocida como CFR por sus siglas en inglés). No obstante, el resultado obtenido puede no representar la verdadera razón de letalidad (9) debido a la incertidumbre que existe en conocer el número real de muertes por COVID-19, así como el de personas infectadas (10). Los pacientes que mueren en un día determinado se infectaron mucho antes, por lo que el denominador de la razón de letalidad debería ser el número total de pacientes infectados al mismo tiempo de los que murieron. En concreto, el denominador completo es desconocido debido a que los casos asintomáticos o los casos de pacientes con síntomas muy leves pueden no ser evaluados y por lo tanto no identificados, hecho que hace que no sean incluidos en la estimación de mortalidad real (11).
Los casos de infección se detectan mediante la vigilancia en salud pública, proceso que se da cuando las personas enfermas buscan atención en los servicios de salud. De acuerdo con la demanda que tengan estos servicios y la capacidad para realizar pruebas diagnósticas, los casos confirmados notificados durante un brote representan una fracción de los niveles reales de infección en la comunidad (12). En Colombia, desde el punto de vista de la vigilancia en salud pública, en la identificación de los fallecimientos debidos a COVID-19 se emplean definiciones para muerte probable, muerte confirmada por laboratorio y muerte confirmada por nexo epidemiológico. Sus definiciones se pueden consultar en “Orientaciones para la vigilancia en salud pública de la COVID-19” (13).
La estimación de la razón de letalidad ha sido discutida en el campo de la salud pública. Los sesgos de información tanto para el numerador como para el denominador en los cálculos dificultan las estimaciones precisas. La información que se utiliza con el objetivo de calcular la razón de letalidad proviene de la vigilancia en salud pública. En principio, esta información corresponde a personas que presentan una sintomatología grave; que buscan atención médica; que ingresan en un servicio de salud o; que mueren, estas circunstancias pueden conducir a una sobreestimación de la letalidad. Por otra parte, la información tendría retrasos en su notificación que hace que se subestime la letalidad. Estos sesgos pueden ser graves y conducir a inferencias erróneas sobre la gravedad de la infección o el impacto de las intervenciones (como la hospitalización) en la mortalidad (14).
Metodología
¿Cómo calcular la letalidad?
Para el cálculo de la razón de letalidad, existen diferentes métodos: sencillos y complejos. Aquí se presentan los sencillos:
1. El primero, que para efectos de este boletín se denominará “Fórmula A” es la más sencilla y discutible. Se expresa de la siguiente manera: 
Esta forma de cálculo puede resultar no válida en una epidemia porque al principio de los brotes la vigilancia se centra más en los pacientes sintomáticos que buscan atención y los casos más leves, mientras los asintomáticos tienen menos probabilidades de ser detectados, produciendo una sobreestimación de la razón de letalidad que se irá reduciendo a medida que aumentan la realización de pruebas y la búsqueda activa de casos. También, en el curso de una epidemia, algunos de los casos activos detectados pueden fallecer posteriormente, ocasionando una subestimación de la razón de letalidad determinada antes de su muerte (15).
Este método proporciona estimaciones erróneas, por lo que no podría aplicarse mientras la infección aún está en curso. El cálculo de la letalidad está afectada por los retrasos en las fechas de notificación de los casos y de las muertes (15).
2. El segundo, se denominará “Fórmula B”. Con esta forma de estimación se podrían reducir los sesgos debidos a los retrasos con respecto a la resolución de los casos en el curso de una epidemia limitando el análisis a los casos resueltos (15). Se enuncia así (16): 
Sin embargo, la razón puede estar subestimada por el retraso relacionado con el diagnóstico y la notificación de casos (11). Durante la epidemia, los casos pueden definirse como confirmados o cerrados (recuperados o fallecidos) y en el denominador de la razón se podría usar cualquiera de los dos. En la fase inicial de la epidemia, el número de casos cerrados es relativamente pequeño, por lo que la razón que se calcula con estos casos puede resultar en una sobreestimación; pero si se calcula con casos totales, el numerador se subestima, al igual que su resultado (17). El denominador es un reto para el cálculo de la razón y de este pueden quedar por fuera los casos asintomáticos, los pacientes con síntomas leves, lo que conducirá a su subestimación y a la sobreestimación de la razón (18).
3. El tercero, se denominará “Fórmula C” y corresponde a:
Donde T = período de tiempo promedio desde la confirmación del caso hasta la muerte.
Para T se han utilizado valores conservadores de 7 a 9 días (19) hasta de 14 días, asumiendo el período máximo de incubación del virus SARS-CoV-2 (11).
Luego de mencionados los métodos simples, a partir de la información de mortalidad derivada de la vigilancia en salud pública, que se encuentra disponible en las bases de Datos Abiertos Colombia del Ministerio de Tecnologías de la Información y las Comunicaciones (20,21), se realizó la estimación de la razón de letalidad.
Resultados
Razón de letalidad
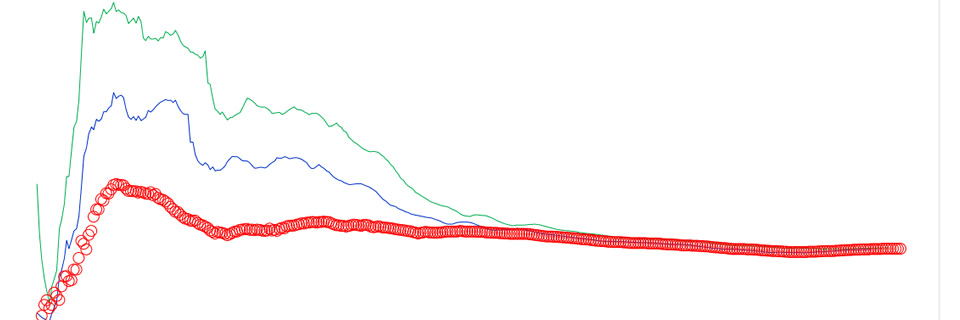
En la figura 1 se presentan los resultados de la razón de letalidad para el país, empleando las fórmulas A (letalidad, en rojo) y C (letalidad -7, en verde; letalidad -14 en azul). Entre marzo y mayo, la letalidad fue alta independientemente de cómo se estimó y para octubre sus valores tendieron a converger. El cálculo de la razón de letalidad dividiendo el número de muertes por el número de casos resultó más baja que la que consideró en el denominador el número de muertes más el número de recuperados con retrasos de tiempo (Figura 1).
En la figura 2, se muestran los resultados para el país de la razón de letalidad por sexo obtenidas con las formulas B (letalidad O, en naranja) y C (letalidad -7, en verde; letalidad -14 en azul). En general, la letalidad ha sido mayor en hombres. A septiembre de 2020, tanto en hombres como en mujeres, las razones tendieron a una aproximación entre sus valores. En marzo, la letalidad estimada con la fórmula B (en naranja) fue alta en hombres en comparación con las mujeres. La estimación de la razón de letalidad dividiendo el número de muertes por el número de muertes más el número de recuperados resultó mayor que las que consideraron en el denominador el número de muertes más el número de recuperados con retraso de tiempo(Figura 2).
En la figura 3, aparecen los resultados para el país de la razón de letalidad por grupos de edad, usando las formulas B (letalidad O, en naranja) y C (letalidad -7, en verde; letalidad -14 en azul). La letalidad mostró patrones diferentes hasta el grupo de 25 a 29 años. Al inicio de la epidemia fue alta en los grupos de 0 a 4 años y de 55 a 59 años. A partir del grupo de 60 a 64 años, se da un incremento paulatino. En general, hacia septiembre, los valores de la letalidad en cada grupo de edad se hacen similares. El cálculo de la razón de letalidad como cociente del número de muertes y el número de muertes más el número de recuperados resultó mayor que la que consideró en el denominador el número de muertes más el número de recuperados con retraso de tiempo (Figura 3).
En la figura 4, se indican los resultados para el país de la razón de letalidad por entidad territorial, utilizando las formulas A (letalidad, en rojo) y C (letalidad -7, en verde; letalidad -14 en azul). La letalidad muestra variaciones entre las distintas entidades territoriales y cambia con el transcurso de la epidemia. El inicio de la epidemia en cada entidad, territorial cuando se estima con retrasos de 7 y 14 días, resultó más alta en Amazonas y Caquetá; mientras que cuando se calcula sin retrasos fue más alta en Putumayo. La estimación de la razón de letalidad, dividiendo el número de muertes por el número de casos, resultó más baja que las que consideraron en el denominador el número de muertes más el número de recuperados con retraso de tiempo (Figura 4).
Indistintamente de la forma como se calculó la razón, la máxima letalidad se alcanzó al comienzo de la epidemia cuando fueron detectadas las personas que padecieron formas graves de la enfermedad. A medida que pasó el tiempo, sus valores decrecieron debido a que el diagnostico incluyó más personas, como las que tenían formas menos graves de la enfermedad.
Todas las estimaciones de la letalidad deben interpretarse con cautela debido a que la proporción de muertes y casos detectados puede no ser real. Se debe tener en cuenta que no todas las personas infectadas pueden presentar síntomas y que es más probable que se detecten los casos graves. Todas las estimaciones se basan en datos limitados respecto de los intervalos de tiempo desde el inicio de los síntomas hasta la muerte o la recuperación (12). Asimismo, los casos en las estadísticas empleadas pueden tener subestimación que genera una disminución en la razón de letalidad. El tiempo entre el diagnóstico y la muerte o recuperación y el grado de subestimación varía con el tiempo, así como entre entidades territoriales (9).
El cálculo de la razón de letalidad considerando en su denominador un retraso de 14 días (11) ha sido debatido. Se afirma que también está sesgado debido a que sobrestima considerablemente la letalidad cuando se utilizan datos de la fase inicial del brote y esa sobreestimación se puede deber a la falta de pruebas y a un sesgo de retraso (17); además, la demora produce estimaciones falsamente bajas, mientras que la subestimación de los casos leves produce estimaciones falsamente altas (22).
Debido a las complejidades para medir con exactitud el total de personas infectadas en una población es muy difícil estimar la letalidad de manera precisa (23). La razón de letalidad calculada, considerando casos totales, parece seguir siendo la mejor herramienta para expresar la letalidad de la enfermedad, aunque podría subestimar esta cifra en la fase inicial de un brote (17). A pesar de las consideraciones establecidas en la literatura universal, lo cierto es que en Colombia, el riesgo de morir por COVID-19 varía considerablemente entre hombres y mujeres, por grupos de edad y por entidades territoriales.
Conclusiones
Todas las estimaciones de la letalidad deben interpretarse con cautela debido a que la proporción de muertes y casos detectados puede no ser real. Se debe tener en cuenta que no todas las personas infectadas pueden presentar síntomas y que es más probable que se detecten los casos graves. Todas las estimaciones se basan en datos limitados respecto de los intervalos de tiempo desde el inicio de los síntomas hasta la muerte o la recuperación (12). Asimismo, los casos en las estadísticas empleadas pueden tener subestimación que genera una disminución en la razón de letalidad. El tiempo entre el diagnóstico y la muerte o recuperación y el grado de subestimación varía con el tiempo, así como entre entidades territoriales (9).
El cálculo de la razón de letalidad considerando en su denominador un retraso de 14 días (11) ha sido debatido. Se afirma que también está sesgado debido a que sobrestima considerablemente la letalidad cuando se utilizan datos de la fase inicial del brote y esa sobreestimación se puede deber a la falta de pruebas y a un sesgo de retraso (17); además, la demora produce estimaciones falsamente bajas, mientras que la subestimación de los casos leves produce estimaciones falsamente altas (22).
Debido a las complejidades para medir con exactitud el total de personas infectadas en una población es muy difícil estimar la letalidad de manera precisa (23). La razón de letalidad calculada, considerando casos totales, parece seguir siendo la mejor herramienta para expresar la letalidad de la enfermedad, aunque podría subestimar esta cifra en la fase inicial de un brote (17). A pesar de las consideraciones establecidas en la literatura universal, lo cierto es que en Colombia, el riesgo de morir por COVID-19 varía considerablemente entre hombres y mujeres, por grupos de edad y por entidades territoriales.
Elements
Text
This is bold and this is strong. This is italic and this is emphasized.
This is superscript text and this is subscript text.
This is underlined and this is code: for (;;) { ... }. Finally, this is a link.
Heading Level 2
Heading Level 3
Heading Level 4
Heading Level 5
Heading Level 6
Blockquote
Fringilla nisl. Donec accumsan interdum nisi, quis tincidunt felis sagittis eget tempus euismod. Vestibulum ante ipsum primis in faucibus vestibulum. Blandit adipiscing eu felis iaculis volutpat ac adipiscing accumsan faucibus. Vestibulum ante ipsum primis in faucibus lorem ipsum dolor sit amet nullam adipiscing eu felis.
Preformatted
i = 0;
while (!deck.isInOrder()) {
print 'Iteration ' + i;
deck.shuffle();
i++;
}
print 'It took ' + i + ' iterations to sort the deck.';
Lists
Unordered
- Dolor pulvinar etiam.
- Sagittis adipiscing.
- Felis enim feugiat.
Alternate
- Dolor pulvinar etiam.
- Sagittis adipiscing.
- Felis enim feugiat.
Ordered
- Dolor pulvinar etiam.
- Etiam vel felis viverra.
- Felis enim feugiat.
- Dolor pulvinar etiam.
- Etiam vel felis lorem.
- Felis enim et feugiat.
Icons
Actions
Table
Default
| Name |
Description |
Price |
| Item One |
Ante turpis integer aliquet porttitor. |
29.99 |
| Item Two |
Vis ac commodo adipiscing arcu aliquet. |
19.99 |
| Item Three |
Morbi faucibus arcu accumsan lorem. |
29.99 |
| Item Four |
Vitae integer tempus condimentum. |
19.99 |
| Item Five |
Ante turpis integer aliquet porttitor. |
29.99 |
|
100.00 |
Alternate
| Name |
Description |
Price |
| Item One |
Ante turpis integer aliquet porttitor. |
29.99 |
| Item Two |
Vis ac commodo adipiscing arcu aliquet. |
19.99 |
| Item Three |
Morbi faucibus arcu accumsan lorem. |
29.99 |
| Item Four |
Vitae integer tempus condimentum. |
19.99 |
| Item Five |
Ante turpis integer aliquet porttitor. |
29.99 |
|
100.00 |






